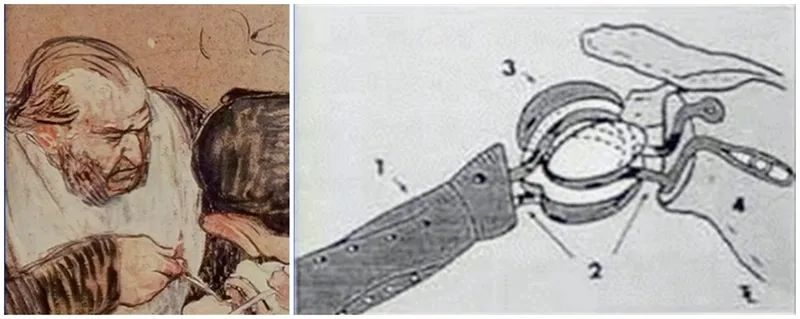
Концепт вештачке замене рамена први је предложио Темистоклес Глук 1891. године. Вештачки зглобови који су поменути и заједно дизајнирани укључују кук, ручни зглоб итд. Прву операцију замене рамена извео је француски хирург Жил Емил Пеан 1893. године у Међународној болници у Паризу на 37-годишњем пацијенту са туберкулозом зглобова и костију. Прва документована артропластика рамена. Протезу је направио стоматолог Ж. Портер Мајклс из Париза, а хумерус...стаблобио је направљен од платине и причвршћен жицом за парафином обложену гумену главу како би се формирао стегнути имплантат. Почетни резултати пацијента били су задовољавајући, али је протеза на крају уклоњена после 2 године због вишеструких рецидива туберкулозе. Ово је први покушај вештачке замене рамена који су направили људи.
Године 1951, Фредерик Кругер је известио о употреби анатомски значајније протезе за раме направљене од витамина и обликоване од проксималног хумеруса леша. Ова протеза је успешно коришћена за лечење младог пацијента са остеонекрозом главе хумеруса.
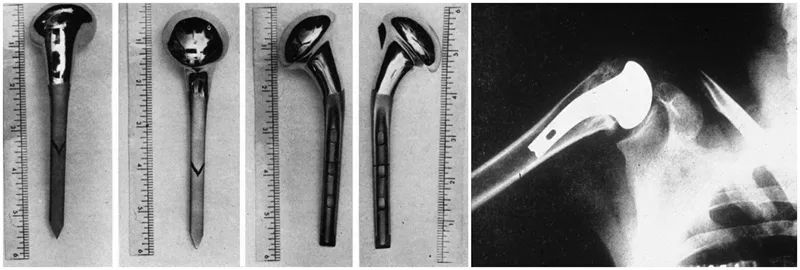
Али истински модерну протезу рамена дизајнирао је и развио гуру за рамена Чарлс Нир. Године 1953, како би решио незадовољавајуће резултате хируршког лечења прелома проксималног хумеруса, Нир је развио анатомску протезу проксималног хумеруса за преломе главе хумеруса, која је неколико пута побољшана у наредне две деценије. Дизајнирао је протезе друге и треће генерације.
Почетком 1970-их, како би се решио проблем замене рамена код пацијената са тешком дисфункцијом ротаторне манжетне, концепт обрнуте артропластике рамена (RTSA) први је предложио Нир, али због раног отказа гленоидне компоненте, концепт је касније напуштен. Године 1985, Пол Грамонт је унапредио концепт који је предложио Нир, померајући центар ротације медијално и дистално, мењајући крак момента и затегнутост делтоидног мишића, чиме је савршено решен проблем губитка функције ротаторне манжетне.
Принципи дизајна трансрамене протезе
Обрнута артропластика рамена (RTSA) обрће анатомски однос природног рамена како би се обновила стабилност рамена. RTSA ствара ослонац и центар ротације (CoR) тако што чинећи страну гленоида конвексном, а страну главе хумеруса конкавном. Биомеханичка функција овог ослонца је да спречи померање главе хумеруса нагоре када се делтоидни мишић контрахује да би абдуковао надлактицу. Карактеристика RTSA је да се центар ротације вештачког раменог зглоба и положај главе хумеруса у односу на природно раме померају ка унутра и надоле. Различити дизајни RTSA протеза се разликују. Глава хумеруса се помера надоле за 25~40 мм и ка унутра за 5~20 мм.
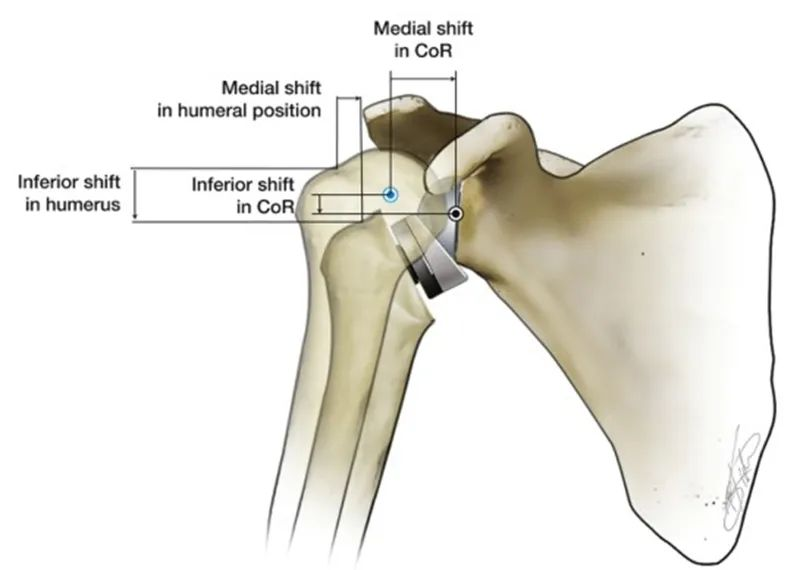
У поређењу са природним раменским зглобом људског тела, очигледна предност унутрашњег померања ротаторне манжетне је у томе што је крак момента абдукције делтоида повећан са 10 мм на 30 мм, што побољшава ефикасност абдукције делтоида и може се генерисати мања мишићна сила. Исти обртни момент, а ова карактеристика такође чини да абдукција главе хумеруса више не зависи у потпуности од функције депресије целе ротаторне манжетне.
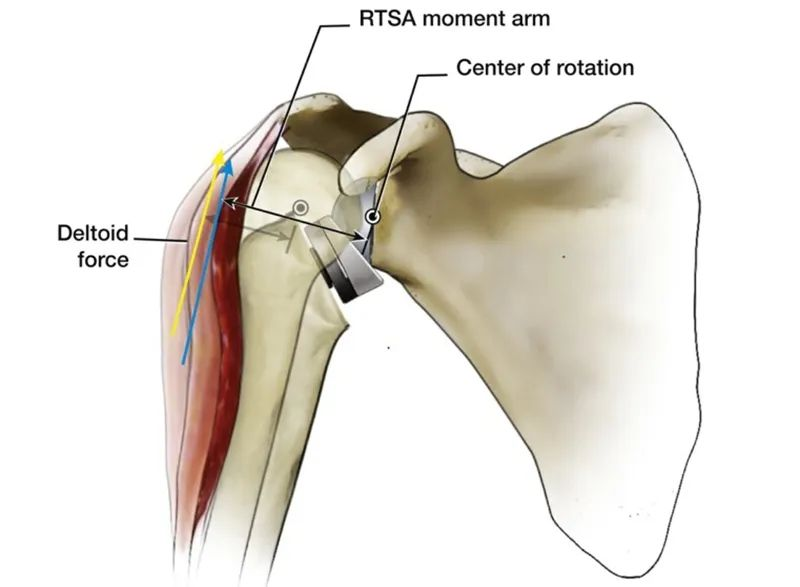
Ово је дизајн и биомеханика RTSA, и можда је мало досадно и тешко за разумевање. Постоји ли једноставнији начин да се то разуме? Одговор је да.
Први је дизајн RTSA. Пажљиво посматрајући карактеристике сваког зглоба људског тела, можемо пронаћи нека правила. Људски зглобови се могу грубо поделити у две категорије. Једна су зглобови близу трупа попут рамена и кукова, при чему је проксимални крај „чашица“, а дистални крај „лопта“.
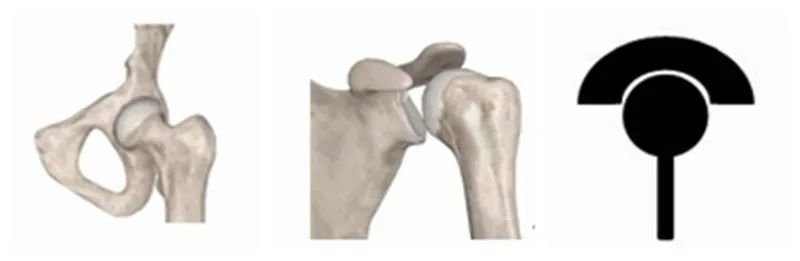
Друга врста су дистални зглобови као што суколенаи лактове, при чему је проксимални крај „лопта“, а дистални крај „чаша“.
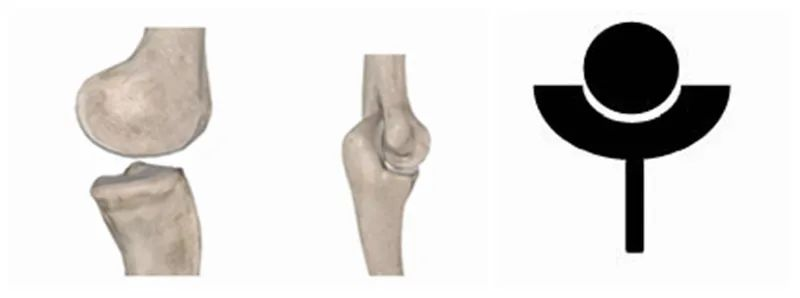
План који су усвојили медицински пионири приликом пројектовања вештачких протеза раменог зглоба у раним данима био је да се што више обнови анатомска структура природног рамена, тако да су сви планови пројектовани са проксималним крајем као „чашицом“, а дисталним крајем као „лоптицом“. Неки истраживачи су чак намерно пројектовали „чашицу“ да буде већа и дубља како би повећали стабилност зглоба, слично људском...зглоб кука, али је касније доказано да повећање стабилности заправо повећава стопу отказа, па је овај дизајн брзо усвојен. одустаните. RTSA, с друге стране, обрће анатомске карактеристике природног рамена, инвертујући „лопту“ и „чашицу“, чинећи оригинални зглоб „кука“ сличнијим „лакату“ или „колену“. Ова субверзивна промена је коначно решила многе тешкоће и недоумице око вештачке замене рамена, а у многим случајевима, њена дугорочна и краткорочна ефикасност је значајно побољшана.
Исто тако, дизајн RTSA помера центар ротације како би се омогућила повећана ефикасност абдукције делтоидног мишића, што такође може звучати нејасно. А ако упоредимо наш рамени зглоб са клацкалицом, лако је разумети. Као што је приказано на слици испод, применом истог обртног момента у правцу А (сила контракције делтоидног мишића), ако се промене тачка ослонца и почетни положај, очигледно је да се већи обртни момент (сила абдукције надлактице) може генерисати у правцу Б.
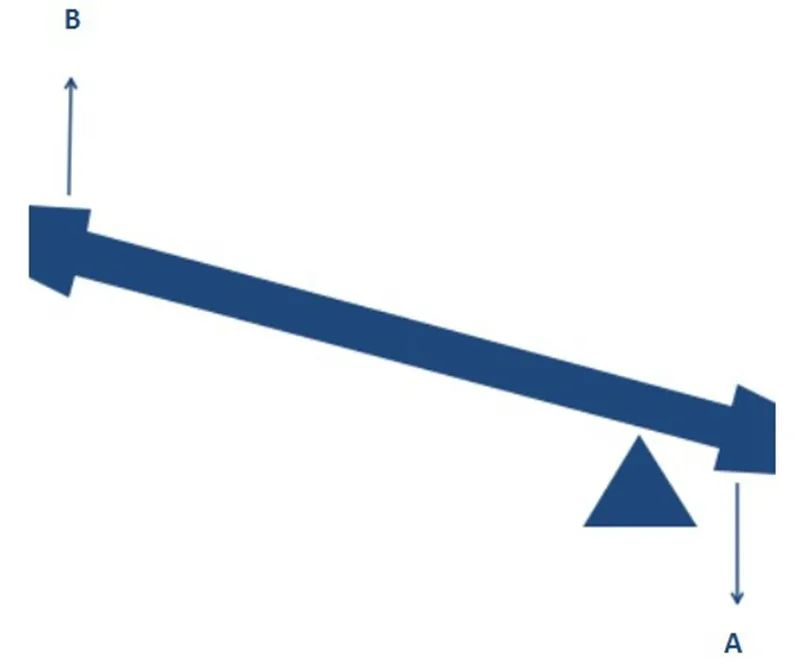

Промена центра ротације ротаторне манжетне (RTSA) има сличан ефекат, омогућавајући дестабилизованом рамену да започне абдукцију без депресије ротаторне манжетне. Као што је Архимед рекао: Дајте ми тачку ослонца и могу да померим целу земљу!
Индикације и контраиндикације за RTSA
Класична индикација за RTSA је артропатија руптуре ротаторне манжетне (CTA), гигантска руптура ротаторне манжетне са остеоартритисом, коју обично карактерише померање главе хумеруса нагоре, што резултира континуираним дегенеративним променама гленоида, акромиона и главе хумеруса. Померање главе хумеруса нагоре узроковано је неуравнотеженим паром сила под дејством делтоидног мишића након дисфункције ротаторне манжетне. CTA је чешћа код старијих жена, где се може јавити класична „псеудопарализа“.
Употреба артропластике рамена, посебно RTSA, значајно се повећала у последње две деценије. На основу почетних успешних резултата примене RTSA, континуираног развоја хируршке технике и веште примене ове технике, почетне уже индикације за RTSA су проширене и стога се већина процедура артропластике рамена које се тренутно изводе изводе у складу са RTSA.
На пример, анатомска тотална артропластика рамена (АТСА) је била преферирани избор за остеоартритис рамена без руптуре ротаторне манжетне у прошлости, али последњих година број људи који деле овај став изгледа постепено опада. Постоје следећи аспекти. Разлози су довели до овог тренда. Прво, до 10% пацијената који примају АТСА већ имају руптуру ротаторне манжетне. Друго, у неким случајевима, „структурни“ интегритет „функције“ ротаторне манжетне није потпун, посебно код неких старијих пацијената. Коначно, чак и ако је ротаторна манжетна нетакнута у време операције, дегенерација ротаторне манжетне се јавља са годинама, посебно након АТСА процедура, и заиста постоји велика неизвесност у вези са функцијом ротаторне манжетне. Ова појава се обично јавља код старијих пацијената старијих од 70 година. Стога, све више хирурга почиње да бира РТСА када се суочавају са чистим остеоартритисом рамена. Ова ситуација је довела до новог размишљања да РТСА може бити и први избор за пацијенте са остеоартритисом са нетакнутом ротаторном манжетном искључиво на основу старости.
Слично томе, у прошлости, за непоправљиве масивне руптуре ротаторне манжетне (MRCT) без остеоартритиса, алтернативне методе укључују субакромијску декомпресију, делимичну реконструкцију ротаторне манжетне, кинески метод и реконструкцију горње зглобне капсуле. Стопа успеха варира. На основу стручности и успешне примене RTSA у различитим ситуацијама, све више оператера је недавно испробало RTSA у односу на једноставну MRCT, и то је било веома успешно, са 10-годишњом стопом преживљавања имплантације од преко 90%.
Укратко, поред компјутеризоване ангиографије (КТА), тренутно проширене индикације за РТА укључују велике непоправљиве руптуре ротаторне манжетне без инфламаторне остеоартропатије, туморе, акутне преломе, посттрауматски артритис, коштане дефекте или тешко деформисане коштане зглобове, упалу и рекурентне дислокације рамена.
Постоји мало контраиндикација за RTSA. Осим општих контраиндикација за вештачку замену зглоба као што је инфекција, нефункција делтоидног мишића је апсолутна контраиндикација за RTSA. Поред тога, код прелома проксималног хумеруса, отворени преломи и повреде брахијалног плексуса такође треба сматрати контраиндикацијама, док изоловане повреде аксиларног живца треба сматрати релативним контраиндикацијама.
Постоперативна нега и рехабилитација
Принципи постоперативне рехабилитације:
Мобилизирати ентузијазам пацијената за рехабилитацију и успоставити разумна очекивања за пацијенте.
Смањује бол и упалу и штити структуре које зарастају, али субскапуларни мишић обично не треба заштитити.
Предња дислокација раменог зглоба може се јавити у крајњим положајима хиперекстензије, аддукције и унутрашње ротације, или абдукције и спољашње ротације. Стога, покрете попут леђних руку треба избегавати 4 до 6 недеља након операције. Ови положаји носе ризик од дислокације.
Након 4 до 6 недеља, и даље је потребно комуницирати са хирургом и добити његову дозволу пре почетка горе наведених покрета и положаја.
Вежбе постоперативне рехабилитације треба изводити прво без оптерећења, а затим са оптерећењем, прво без отпора, а затим са отпором, прво пасивно, а затим активно.
Тренутно не постоји строг и јединствен стандард рехабилитације, а постоје велике разлике у плановима различитих истраживача.
Стратегија активности свакодневног живота пацијента (0-6 недеља):
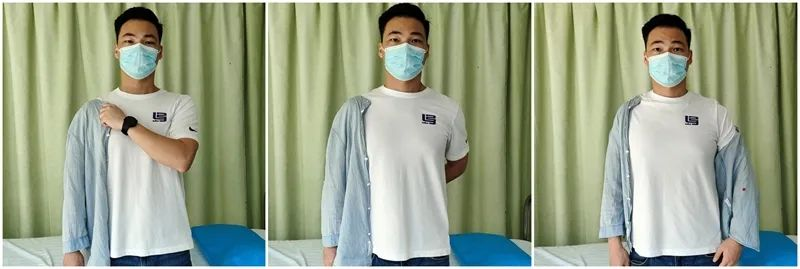
Прелив
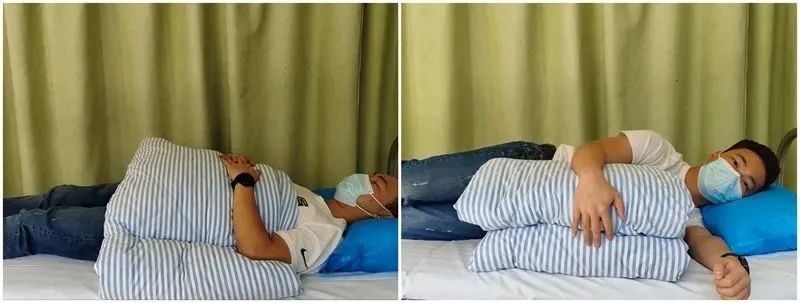
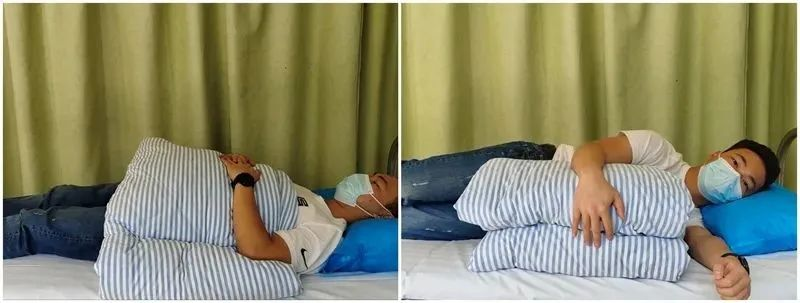
Спавање
Стратегија свакодневног вежбања (0-6 недеља):
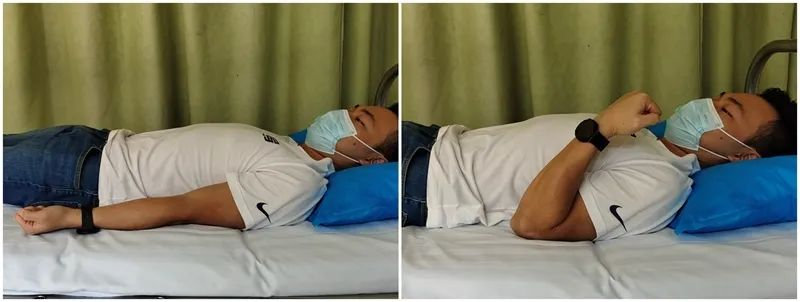
Активна флексија лакта
Пасивна флексија рамена
Сицхуан Цхенанхуи Тецхонологи Цо., Лтд.
WhatsApp: +8618227212857
Време објаве: 21. новембар 2022.










