Хофин прелом је прелом короналне равни фемурског кондила. Први пут га је описао Фридрих Буш 1869. године, а поново га је објавио Алберт Хофа 1904. године, по коме је и добио име. Док се преломи обично јављају у хоризонталној равни, Хофин преломи се јављају у короналној равни и веома су ретки, па се често превиђају током почетне клиничке и радиолошке дијагнозе.
Када се јавља Хофин прелом?
Хофине фрактуре настају услед деловања силе смицања на фемурски кондил у колену. Повреде високе енергије често узрокују интеркондиларне и супракондиларне преломе дисталног фемура. Најчешћи механизми укључују саобраћајне несреће и падове са висине. Луис и др. су истакли да је већина пацијената са сличним повредама настала услед директног деловања силе удара на латерални фемурски кондил током вожње мотоцикла са коленом савијеним под углом од 90°.
Које су клиничке манифестације Хофиног прелома?
Главни симптоми једног Хофа прелома су излив у колену и хемартроза, оток и благи гену варум или валгус и нестабилност. За разлику од интеркондиларних и супракондиларних прелома, Хофа преломи се највероватније откривају случајно током снимања. Пошто већина Хофа прелома настаје услед повреда високе енергије, морају се искључити комбиноване повреде кука, карлице, фемура, пателе, тибије, лигамената колена и поплитеалних крвних судова.
Када се сумња на Хофин прелом, како треба направити рендгенски снимак да би се избегло пропуштање дијагнозе?
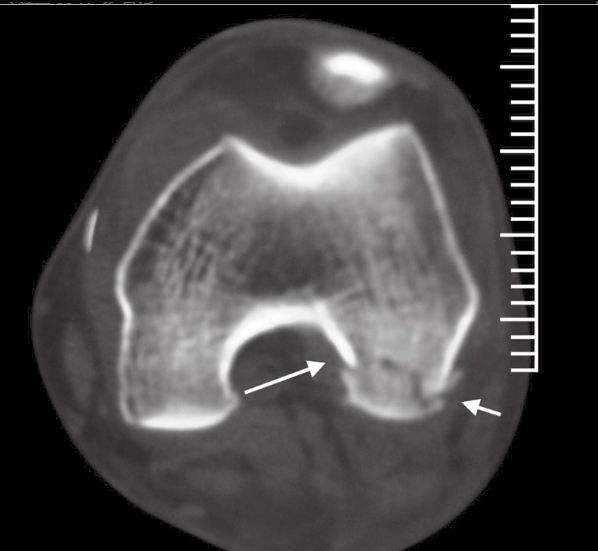
Стандардни антеропостериорни и латерални рендгенски снимци се рутински раде, а коси снимци колена се раде када је потребно. Када прелом није значајно померен, често га је тешко открити на рендгенским снимцима. На латералном снимку, понекад се види благо одступање линије фемурног зглоба, са или без валгус деформације кондила у зависности од захваћеног кондила. У зависности од контуре фемура, на латералном снимку се може видети дисконтинуитет или степеница у линији прелома. Међутим, на правом латералном снимку, фемурни кондили изгледају као да се не преклапају, док ако су кондили скраћени и померени, могу се преклапати. Стога, нетачан приказ нормалног коленског зглоба може нам дати лажан утисак, што се може показати косим снимцима. Због тога је неопходан ЦТ преглед (слика 1). Магнетна резонанца (МРИ) може помоћи у процени оштећења меких ткива око колена (као што су лигаменти или менискуси).
Слика 1 ЦТ је показала да пацијент има прелом латералног фемурног кондила типа Летенер IIЦ Хофа
Које су врсте Хофиних прелома?
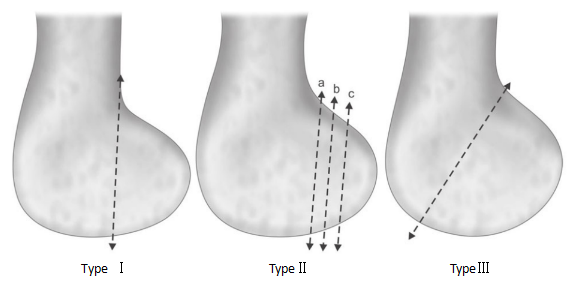
Хофа преломи су подељени на тип Б3 и тип 33.б3.2 у AO/OTA класификацији према Милеровој класификацији. Касније су Летенер и др. поделили прелом на три типа на основу удаљености линије прелома фемура од задњег кортекса фемура.
Слика 2 Летенерова класификација Хофиних прелома
Тип I:Линија прелома је лоцирана и паралелна са задњим кортексом фемурне кости.
Тип II:Растојање од линије прелома до задње кортикалне линије фемура се даље дели на подтипове IIa, IIb и IIc према растојању од линије прелома до задње кортикалне кости. Тип IIa је најближи задњем кортексу фемурског тела, док је IIc најудаљенији од задњег кортекса фемурског тела.
Тип III:Коси прелом.
Како формулисати хируршки план након дијагнозе?
1. Избор интерне фиксације Генерално се верује да су отворена репозиција и интерна фиксација златни стандард. За Хофа преломе, избор одговарајућих имплантата за фиксацију је прилично ограничен. Делимично навојни шупљи компресиони завртњи су идеални за фиксацију. Опције имплантата укључују делимично навојне шупље компресионе завртње од 3,5 мм, 4 мм, 4,5 мм и 6,5 мм и Херберт завртње. Када је потребно, овде се могу користити и одговарајуће плоче против клизања. Јарит је кроз биомеханичке студије на кадаверима открио да су постероантериорни завртњи стабилнији од антериорно-задњих завртња. Међутим, водећа улога овог налаза у клиничком раду још увек није јасна.
2. Хируршка технологија Када се утврди да је Хофа прелом праћен интеркондиларним и супракондиларним преломом, треба му посветити довољно пажње, јер се хируршки план и избор интерне фиксације одређују на основу горе наведене ситуације. Ако је латерални кондил коронално расцепљен, хируршка експозиција је слична оној код Хофа прелома. Међутим, није мудро користити динамички кондиларни завртањ, већ се уместо тога за фиксацију треба користити анатомска плоча, плоча за потпору кондила или LISS плоча. Медијални кондил је тешко фиксирати кроз латерални рез. У овом случају, потребан је додатни антеромедијални рез да би се репонирао и фиксирао Хофа прелом. У сваком случају, сви главни фрагменти кондиларне кости се фиксирају завртњима са затезањем након анатомске репозиције кондила.
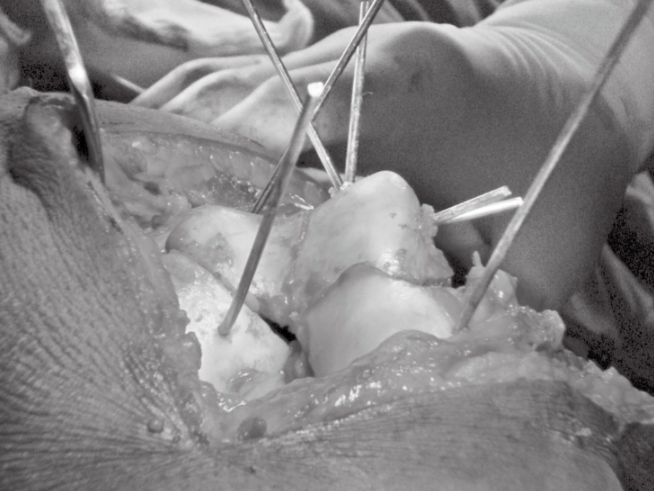
- Хируршка метода Пацијент је у лежећем положају на флуороскопском кревету са подвезицом. Користи се јастук да би се одржао угао флексије колена од око 90°. За једноставне медијалне Хофа преломе, аутор преферира да користи медијални рез са медијалним парапателарним приступом. За латералне Хофа преломе користи се латерални рез. Неки лекари предлажу да је латерални парапателарни приступ такође разуман избор. Када се крајеви прелома открију, врши се рутинска експлорација, а затим се крајеви прелома чисте киретом. Под директним видом, репозиција се врши помоћу форцепса за репозицију. Ако је потребно, користи се техника „џојстика“ Киршнерових жица за репозицију, а затим се Киршнерове жице користе за репозицију и фиксацију како би се спречило померање прелома, али Киршнерове жице не смеју да ометају имплантацију других шрафова (Слика 3). Користите најмање два шрафа да бисте постигли стабилну фиксацију и интерфрагментну компресију. Бушите нормално на прелом и даље од пателофеморалног зглоба. Избегавајте бушење у задњу зглобну шупљину, пожељно флуороскопијом са Ц-краком. Шрафови се постављају са или без подлошки по потреби. Шрафови треба да буду упуштени и довољне дужине да фиксирају субартикуларну хрскавицу. Интраоперативно, колено се прегледа на пратеће повреде, стабилност и обим покрета, а пре затварања ране се врши темељна иригација.
Слика 3 Привремена репозиција и фиксација бикондиларних Хофа прелома Киршнеровим жицама током операције, коришћењем Киршнерових жица за одвајање коштаних фрагмената
Време објаве: 12. март 2025.